Wywiad z dr Rafałem Młynarskim*
Co to właściwie jest “port”?
Port jest stałym i długoterminowym dostępem dożylnym. Składa się z komory, czyli zbiorniczka wyposażonego w samouszczelniającą się membranę oraz połączonego z nią cewnika, umieszczonego w żyle głównej górnej. Najważniejszą zaletą portu jest możliwość jego używania przez wiele miesięcy, a nawet lat. Uzyskanie dostępu przez wykwalifikowany personel nie jest skomplikowaną czynnością, nie przysparza choremu bólu, czy stresu związanego z powtarzanymi próbami dostępu obwodowego (tzw. wenflonami). Jak pokazują niektóre badania, port jest u blisko 30% pacjentów jedyną drogą dostępu dożylnego i bez niego w wielu przypadkach leczenie w ogóle nie byłoby możliwe.
Czyli nie jest to tylko urządzenie dla chorych, u których dostęp do żył na rękach nie jest możliwy?
Porty dożylne znane są na świecie już od ponad 20 lat i są powszechnie używane jako dostęp dożylny wśród chorych poddawanych długotrwałej terapii dożylnej, czyli przede wszystkim u chorych onkologicznych. Niestety w wielu ośrodkach w Polsce porty dożylne traktowane są jako “terapia rozpaczy”, gdy pacjent nie ma już dostępu obwodowego. Warto rozważyć jego implantację zawsze, gdy chorego czekają kilkugodzinne lub wielokrotnie powtarzane wlewy. Polecam także jego wszczepienie na początku terapii, gdy chory nie jest zmęczony chorobą i leczeniem, i gdy ryzyko powikłań związanych z zabiegiem, jest mniejsze.
Na czym polega i jak długo trwa zabieg wszczepienia portu?
Aby umieścić cewnik w żyle głównej górnej konieczne jest wprowadzenie go do żyły szyjnej wewnętrznej lub żyły podobojczykowej. Najczęściej dostęp taki uzyskuje się poprzez nakłucie jednej z w/w żył, ale możliwe jest także chirurgiczne wypreparowanie naczynia, jego nacięcie i wprowadzenie cewnika, a także uzyskanie dostępu centralnego z dalszego naczynia: żyła naramienna, łokciowa, promieniowa. Jednak im dłuższy przebieg cewnika tym wolniejszy przepływ będziemy mogli uzyskać i tym większe będzie ryzyko zakrzepicy, dlatego dostępy obwodowe przy implantacji portów stosowane są sporadycznie.
Po uzyskaniu dostępu do wybranej żyły, wprowadza się do niej cewnik portu. Następnie w okolicy podobojczykowej wykonuje się kieszeń miedzy skórą a mięśniami i umieszcza w niej komorę portu. Ostatnim etapem jest tunelizacja, czyli przeprowadzenie cewnika pod skórą od miejsca wprowadzenia do żyły do miejsca wszczepienia komory portu oraz połączenie układu w jedną całość. Najtrudniejszą i najmniej przewidywalną częścią zabiegu, jest identyfikacja żyły centralnej, bowiem należy nakłuć naczynie, którego nie widać i którego nie można wyczuć palpacyjnie, a różnego rodzaju nieprawidłowości w przebiegu żył dotyczą ok.20% pacjentów. Zwykle (czyli gdy nie ma trudności w identyfikacji żyły centralnej) zabieg wszczepienia portu trwa w granicach 30-45 min.
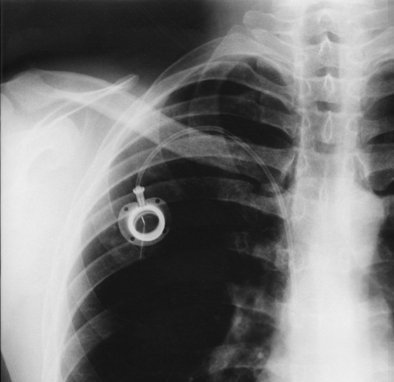 rtg klatki piersiowej z wszczepionym portem
rtg klatki piersiowej z wszczepionym portem
Czy wszczepienie portu jest bolesne?
Zabieg implantacji portu u dorosłych zwykle wykonuje się w znieczuleniu miejscowym, a u dzieci w znieczuleniu ogólnym. Nie należy zbytnio obawiać się bólu, ale samo leżenie na stole operacyjnym do przyjemności nie należy. Ponadto zachowane jest czucie dotyku, a więc pacjent może odczuwać dotyk, ucisk, rozpieranie…
Czy jest to ryzykowny zabieg?
Jak każda procedura medyczna, również implantacja portu wiąże się w ryzykiem wystąpienia powikłań, choć muszę od razu dodać, że nie jest ono duże. Możemy podzielić je na dwie grupy: pierwsze to typowe powikłania związane z uzyskiwaniem centralnego dostępu dożylnego, a więc: odma opłucnowa, krwawienie, zator powietrzny, nieprawidłowe umieszczenie cewnika; drugie to powikłania typowe dla wszczepienia “ciała obcego”, a więc: zakażenie i odczyn zapalny w miejscu wszczepienia. Dlatego zabiegu implantacji portu dożylnego nie wykonujemy u chorych z zaburzeniami krzepnięcia, także przyjmujących przewlekle leki zmniejszające krzepnięcie krwi i z niskim poziomem płytek krwi, u chorych z infekcją, zmianami skórnymi w miejscu planowanego wszczepienia komory, z niedoborami białokrwinkowymi. Względnym przeciwwskazaniem jest także wyniszczenie, otyłość, radioterapia oraz leczenie operacyjne w okolicy przewidywanego dostępu dożylnego lub wszczepienia komory portu.
Dołącz do nas!
Tu znajdziesz przygotowane specjalnie dla Ciebie darmowe wsparcie w zmaganiach z rakiem!
Czy w trakcie użytkowania portu także mogą wystąpić jakieś powikłania i czy posiadanie portu powoduje jakieś ograniczenia w codziennym życiu?
Po zagojeniu się ran, pacjent z zaimplantowanym portem może prowadzić normalne życie, kąpać się, uprawiać sport. Jedynym ograniczeniem są zajęcia związane z napięciem w okolicach wszczepienia portu i przebiegu cewnika – przeciwwskazane jest dźwiganie dużych ciężarów, gra w tenis, golfa itp. Należy także uważać, aby nie zgniatać cewnika paskiem od torebki lub plecaka, ramiączkiem od biustonosza, pasami bezpieczeństwa w samochodzie. Schowanie całości układu pod skórą zabezpiecza pacjenta przed zakażeniem, ale podczas uzyskiwania dostępu do portu oraz gdy podawane są leki może dojść do zakażenia przestrzeni wokół portu lub zakażenia jego wnętrza. Są to dość rzadkie powikłania i z mojego doświadczenia w około połowie z przypadków, poddające się leczeniu. Częściej dochodzi do powikłań zakrzepowych: zakrzepu na końcu cewnika lub zakrzepicy żylnej. Również i te powikłania próbujemy leczyć, zawsze starając się możliwie jak najdłużej utrzymać port. Większość pacjentów korzysta z portów bez żadnych niespodzianek przez wiele lat; wśród moich pacjentów są osoby posiadające port już 10 lat.
O czym musi pamiętać chory posiadający port? Czy są jakieś okresowe “przeglądy”? Czy konieczne jest profilaktyczne stosowanie leków?
Najważniejszą rzeczą jest pilnowanie, aby do punkcji membrany używane były wyłącznie specjalnie do tego przeznaczone igły, z tzw. szlifem Hubera. Ponadto dbałość o aseptykę podczas uzyskiwania dostępu i korzystania z niego. To co pacjent może zrobić sam, to zadbać o skórę nad komorą portu: ograniczyć ekspozycję na słońce, stosować kremy natłuszczające i odżywcze, choćby nawet samą tylko oliwkę… no i co 4-6 tygodni, jeżeli port nie jest używany, zgłosić się do poradni prowadzącej serwis portów dożylny, celem kontroli układu i przepłukania go heparynizowaną solą fizjologiczną. Pacjent nie musi przyjmować żadnych leków z powodu posiadania portu, ale jeżeli dochodzi do zakrzepicy żylnej lub utrzymującego się zakrzepu na końcu cewnika, konieczne bywa, niekiedy przez kilka miesięcy, stosowanie heparyn drobnocząsteczkowych w postaci iniekcji podskórnych.
Zgodnie w przyjętymi standardami postępowania, port dożylny może być usunięty pół roku po zakończeniu leczenia. Ja proponuję swoim pacjentom, aby poczekali do roku, ale znaczna część nie chce wcale zgodzić się na usunięcie portu.
A jak długo można korzystać z portu?
Nie określono maksymalnego okresu korzystania z portu. Producenci portów określają jedynie trwałość membrany, ma ona wytrzymać 1000 do 2000 nakłuć w zależności od grubości stosowanych igieł – to bardzo dużo, bo zakładając punkcję raz na tydzień, będzie to co najmniej 19 lat…
Więcej informacji na temat portów dożylnych można znaleźć na stronie:
* Dr Rafał Młynarski jest specjalistą anestezjologii i intensywnej terapii. Od 1999 orku implantuje porty dożylne i zajmuje się ich serwisem – najpierw w Centrum Onkologii Ziemi Lubelskiej, później w SPSK Nr 1 Uniwersytetu Medycznego w Lublinie, a obecnie w CM Sanitas. Wykonał ponad tysiąc implantacji portów dożylnych oraz setki konsultacji związanych z powikłaniami długoterminowego dostępu dożylnego. Przeprowadził dziesiątki szkoleń dla pielęgniarek na temat zasad użytkowania portów oraz kilkanaście warsztatów dla lekarzy z implantacji portów, rozpoznawania i leczenia powikłań. Od 2005 roku organizuje w Lublinie sympozjum „Port dożylny – implantacja, pielęgnacja, powikłania”, będące jedynym cyklicznym miejscem spotkań lekarzy zajmujących się portami dożylnymi. Jest autorem szeregu publikacji na temat portów dożylnych, w tym nowatorskiej pracy na temat wpływu radioterapii na porty dożylne oraz jedynej na polskim rynku wydawniczym książki poświęconej portom dożylnym. W 2006 roku uczestniczył w pracach, powołanej przez Konsultanta Krajowego w dziedzinie Onkologii Klinicznej, grupy ekspertów, której efektem było przygotowanie obowiązujących w Polsce wytycznych stosowania portów dożylnych.









